Postoperatif Rezidüel Kürarizasyon (PORC) tanım olarak post-operatif hastada halen bloke kalmış nikotinik reseptörlerin varlığıdır. Bu durumun herhangi bir semptoma yol açmadığı durumlarda dahi reseptörlerin %60-70’inin halen kürarize kalmış olabileceğini aklımızdan çıkarmamalıyız. Etkisi ortadan tam kalkmayan kas gevşeticiler:
1. TOF>0.7 olduğunda bile solunum kasları fonksiyonlarını tam kazanmış olsalar da üst havayolu açıklığı tam sağlanamayabilir; aspirasyon gerçekleşebilir.
2. Hipoksiyi algılayan periferik kemoreseptörleri etkileyerek, hipoksik solunum uyarısını bozabilirler.
Bu nedenle PORC, hastaların geç derlenmesinden hipoksiye, metabolik bozulmalardan nadiren ölüme kadar problemlere yol açabilir. Bu yüzden yakın takip ve önleyici tedbirlerin alınması elzemdir.
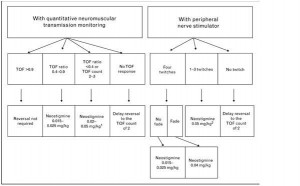
PORC’dan sakınmak için hastalara nöromusküler stimülasyon testleri yaparak kantitatif, klinik bazı testler uygulayarak da kalitatif değerlendirmeler yapılmalıdır. Kantitatif ölçümlerden en sık olanı TOF (Dörtlü uyarı) skorunun ölçülmesidir. Günümüzde hastaların kas gevşetici etkisinden “servise gedebilecek kadar kurtulmuş” kabul edilebileceği minimum TOF değeri %90’dır. Klinik gözleme dayanan testlerden ise güvenilir ve güvenilir olmayanlar aşağıdaki tabloda incelenmektedir.
Güvenilir olmayan Testler;
Sürekli göz açıklığı, dilin dışarı çıkarılması
Kol ile karşı omuza dokunulması
Normal(-e yakın) Vital Kapasite
İnspiryum basıncı < -25 mbar
Güvenilir Testler;
5 sn. süreyle baş ve/veya bacak kaldırabilmek
5 sn. süreyle el sıkabilmek
Dil basacağı testini başarabilmek (hasta 2 çenesinin arasına konulan bir dil basacağını ısırır ve geri çekip, bunu ağzından almanıza izin vermez)
İnspiryum basıncı > -50 mbar
PORC için ABD’deki genel insidansın %30-50 arasında olduğu düşünülecek olursa, uyanma odalarına gelen her 2-3 hastadan birinin ciddi risk altında olduğunu net olarak söylenebilir. PORC riskini arttıran nedenler arasında yetersiz nöromusküler monitörizasyon ve yetersiz dekürarizasyon sıralanabilir. Ayrıca, ekstübasyon sonrası volatil gazların artık etkileri ve/veya post-op analjezide kullanılan opioidlerin solunumu deprese edici etkileri nedeniyle ortaya çıkan hipoventilasyon ve buna bağlı respiratuar asidoz da önemli sebeplerdendir. Diğer nedenler arasında ise derin nöromusküler blok, hipotermi, elektrolit bozuklukları (Hipokalemi, Hipokalsemi, Hipermagnezemi), ilaç etkileşimleri (aminoglikozit grubu antibiyotikler) ve bazı yandaş hastalıkların varlığı sayılabilir.
Uygun monitörizasyon ve klinik değerlendirmelerin sonucunda PORC ihtimalini öngördüğümüz hastalara mutlaka dekürarizasyon yapılmalıdır. Geleneksel dekürarizasyon için kolinesteraz inhibitörü ajanlar kullanılmaktadır. Bu ajanlar nöromusküler kavşaktaki Ach yıkımını sağlayan asetilkolinesteraz enzimini inhibe ederler. Böylece kavşakta bulunan Ach miktarının artmasını ve dolayısıyla nöromusküler bloker ajanların kompetitif antagonist etkisine karşın agonist cevabın restorasyonunu sağlarlar.
Bu ajanlar arasında neostigmin en potent ve selektif olanıdır. Bu noktada selektivite (seçicilik); nikotinik etkinliğin muskarinik etkinliğe üstünlüğü ve asetilkolinesteraz enzim inhibisyonunun psödokolinesteraz enzim inhibisyonundan fazla oluşu olarak tanımlanabilir.
Kolinesteraz inhibitörü ajanların birçok istenmeyen etkilerinin varlığı da akıldan çıkarılmamalıdır. Özellikle bu ajanların tam nikotinik selektivitelerinin olmayışından dolayı muskarinik sistemi de uyarmaları nedeniyle ciddi sayılabilecek birçok istenmeyen etki ile karşılaşılabilir. Bunlar arasında bradikardi, QT uzaması, bronkokonstriksiyon, hipersalivasyon, motilite artışı vb. sayılabilir. Bu etkilerden sakınmak için dekürarizasyon işlemi, bir antikolinerjik ajanın (atropin, glikopirolat vb.) birlikte kullanımı ile yapılır.
Dekürarizasyon işlemi için neostigmin dozunu nöromusküler blokajın derinliğine göre belirlemek uygun olacaktır. Blokajın derinliğini kantitatif ve kalitatif olarak değerlendirmek mümkündür. Kantitatif olarak TOF monitörizasyonunu, kalitatif olarak da periferik sinir uyarımını kullanmak uygun seçeneklerdir. Bu bilgiler ışığı altında hazırlanan dekürarizasyon algoritmlerinden birisi aşağıdaki şema ile gösterilmiştir.
Dekürarizasyon ile ilgili dikkat edilmesi gereken bir diğer nokta da neostigmin dozudur. Dozun düşük kalması durumunda hastanın önce dekürarize olması, ancak ardından neostigminin etki süresi dolduktan sonra ortamda hala kas gevşetici bir ajanın (orta-uzun etkili) varlığı, hastanın re-kürarize olmasına ve buna bağlı ciddi problemlere neden olabilir. Diğer yandan, neostigmin dozunun yüksek (>5mg) olması da ortamda Ach’in aşırı derecede artmasına ve reseptörlerin kontrolsüz depolarizasyonuna bağlı depolarizan blok oluşmasına yol açabilir. Bu sebeplerden ötürü, hastalar dekürarize edildiğinde dahi tedbirli davranmaya ve uygun gözlemleri yapmaya devam edilmelidir.
Günümüzde Kolinesteraz inhibitörleri ile yapılan geleneksel Dekürarizasyon işlemine güncel bir alternatif sunulmaktadır. Uzun yıllardır bilinen siklodekstrin moleküllerinin dekürarizasyon için de kullanılabileceği uzun çalışmaların ardından ortaya konmuştur. Siklodekstrinler dışları hidrofilik, içleri lipofilik olan ajanlardır. Bunlar, maddeleri “moleküler enkapsülasyon” ile içlerine hapsederek suda eriyebilir hale getirip hızlıca idrar yoluyla atılabilmelerini sağlarlar. Aminosteroid yapılı nöromusküler blokörler olan roküronyum ve veküronyum’a selektif olarak geliştirilen Sugammadex isimli ajan, 8 adet glukoz monomerinin silindirik bir şekilde dizilmesiyle meydana gelmiş bir siklodekstrin’dir. Plazmada bir sugammadex molekülü yine bir roküronyum veya veküronyum molekülünü mekanik olarak bağlar ve bu ajanların plazma konsantrasyonlarında düşüşe sebep olur. Oluşan gradient ile tüm ekstravasküler bölgelerden kana doğru roküronyum / veküronyum geçişi olur. Bu yolla hızlı bir atılım ve dekürarizasyon sağlanır. Bu mekanizma ile oluşan dekürarizasyonda rekürarizasyon ve muskarinik yan etkiler beklenmez. Sugammadex birkaç yıldır Avrupa’da kullanılmakta olup, ABD için FDA onayı beklemektedir. Ülkemizde ise yakın dönemde piyasaya sürüleceği söylenmektedir.
Sugammadex’in klinik etkinliğini değerlendiren araştırmalardan örnekler vermek gerekirse;
Gijsenbergh ve arkadaşlarının çalışmasında 0,6 mg/kg roküronyum ile entübe edilen hastalarda 1,0 – 8,0 mg/kg sugammadex ile plasebo karşılaştırılmış, plasebo ile 52 dakikada derlenebilen (TOF > 0,9) hastalar, 8,0 mg/kg sugammadex ile ortalama 1 dakikada derlenmişlerdir. Shields ve arkadaşlarının çalışmasında ise 0,6 mg/kg rokuronyum yapıldıktan sonra hastalarda spontan T2 (2. twitch) beklenmiş, sonrasında 0,5 – 6,0 mg/kg sugammadex uygulanmıştır. TOF > 0,9 olması, 6,0 mg/kg dozu için 3 dakikadan kısa, 0,5 mg/kg dozu için ise ~ 7 dakika sürmüştür. Khuenl-Brady ve arkadaşları ise, derin roküronyum bloğunda (1,2 mg/kg) sugammadex’in 8-16 mg/kg dozlarında uygulanmasıyla ortalama 2,5 dakikada derlenme gözlemişlerdir. Saçan ve arkadaşları ise yaptıkları karşılaştırmalı çalışmada, 0,6 mg/kg roküronyum uygulamış, T2 oluşumundan 15 dakika sonra yaptıkları 4 mg/kg Sugammadex ile 1,7 dakikada, 1 mg/kg Edrophonium ile 5,5 dakikada, 70 mcg/kg Neostigmin ile 17,7 dakikada derlenme izlemişlerdir.
Tüm anestezistlerin korkulu rüyası olan “Entübe edememe, Ventile edememe” senaryolarında da Sugammadex’in çok avantajlı bir molekül olduğu ortaya konmuştur. De Boer ve arkadaşları 1,2 mg/kg roküronyum uyguladıkları hastalara 5 dakika sonra 16 mg/kg sugammadex vermiş ve TOF > 0,9’a ulaşılması 2 dakikadan kısa sürmüştür. Plasebo uygulamalarında ise bu süre 122 dakika olarak ölçülmüştür. Lee ve arkadaşları ise roküronyum + sugammadex birlikteliğini Süksinilkolin ile karşılaştırmıştır. 1,2 mg/kg roküronyum uyguladıkları hastalara 3 dakika sonra 16 mg/kg Sugammadex vermiş, diğer gruptaki hastalar da 1 mg/kg dozunda Süksinilkolin ile relakse edilmiştir. TOF > 0,9’a ulaşılması Roküronyum + Sugammadex grubunda toplam (kürar uygulanma anından itibaren) 6,2 dakika sürmüşken, self-hidrolize bırakılan Süksinilkolin grubunda ise 10,9 dakika sürmüştür. Aradaki bu fark istatistiksel olarak anlamlı bulunmuştur. Ayrıca Sugammadex’in yan etkileri ve kullanım kısıtlılığı ile ilgili renal yetersizlikli hastalarda , Kardiyak problemi olanlarda çalışmalar yapılmaktadır.
Sugammadexin aminosteroid yapılı nöromusküler blokörlerin etkilerini geri çevirmeye yönelik geliştirildiği unutulmamalıdır. Bu nedenle benzilizokinolin grubundan olup, klinik uygulamalarımızda sık olarak kullandığımız atraküryum, cisatraküryum ve mivaküryum gibi ajanlara herhangi bir etkisi yoktur.
Deniz Aytan