 Antiplatelet (antitrombosit, antiagregan) ajanlar aterosklerotik hastalıkların tedavisinde gittikçe artan bir öneme sahipler… Bu nedenle de anestezi için başvuran hastalarda giderek daha fazla sayıda artan antiplatelet kullanımına şahit oluyoruz. Peki bu ilaçların bizim için anlamı ne? Neler bilmeliyiz? İşte Dr Smart bu ay CEACCP’de yayınlanan yazısında bu konulara değiniyor.
Antiplatelet (antitrombosit, antiagregan) ajanlar aterosklerotik hastalıkların tedavisinde gittikçe artan bir öneme sahipler… Bu nedenle de anestezi için başvuran hastalarda giderek daha fazla sayıda artan antiplatelet kullanımına şahit oluyoruz. Peki bu ilaçların bizim için anlamı ne? Neler bilmeliyiz? İşte Dr Smart bu ay CEACCP’de yayınlanan yazısında bu konulara değiniyor.
Aspirin:
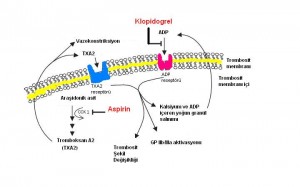
Aspirinin antiplatelet özelliği siklooksijenaz-1 (COX-1) enzimini bir trombosit yaşam süresi boyunca geri dönüşümsüz olarak inhibe etmesinden kaynaklanıyor. Trombosit dönüşümü günde %10 olarak hesaplandığına göre, aspirin bırakıldığında trombosit fonksiyonlarının normale dönmesi 7-10 gün sonra yeni trombositlerin eskilerin yerini almasıyla mümkün olur. COX-1 aynı zaman da güçlü bir vazokonstriktör ve agregan olan tromboxan A2 (TXA2) yapımında da rol oynamaktadır. Aspirin COX-1 üzerine etkisi COX-2’ye kıyasla 50-100 kat daha fazladır, bu nedenle anti-inflamatuar etkisi için çok daha yüksek dozda alınması gerekir. Aspirin hızlı emilir ve yarı ömrü 15-20 dakika arasındadır. Sağlıklı gönüllülerde tek doz 100 mg aspirin alındıktan 1 saat sonra tromboxan B2 (ki bu aslında TXA2 metabolizma ürünüdür) miktarında %98 azalmaya neden olmaktadır ve trombosit agregasyon bozuklukları 10 gün boyunca devam etmektedir. Uzun süreli tedavi içeren 287 randomize kontröllü çalışmanın meta-analizinde, yüksek riskli hastlarda aspirinin vasküler ölümü %15 ve ölümcül olmayan vasküler olayları (miyokard infarktüsü ya da inme) %30 oranında azalttığı gösterilmiştir.
Dipiridamol:
Dipiridamol hem antiplatelet hem de vazodilatatör özellikleri içeren bir primidoprimidin türevidir. Genelde serebrovasküler hastalıkların tedavisinde aspirin ile beraber kullanılmaktadır. Etkisini fosfodiesteraz inhibitörü olarak intrasellüler cAMP artışı ve trombosit, endotelyal hücreler ve eritrositler tarafından adenozinin geri alınımını inhibe ederek gerçekleştirir. Fosfodiesteraz üzerindeki etkileri nedeniyle cGMP düzeyini arttırır ve lokal nitrik oksit etkilerini potansiyalize eder. Atılımı temel olarak safra üzerindendir ve terminal yarı ömrü ortalama 10 saattir. Tek başına veya aspirin ile kullanılması ile Avrupa İnme Engellenmesi Çalışmasında (European Stroke Prevention Trial (ESPS) ) etkinliği kanıtlanmıştır.
Thienopridinler:
Bu grupta tiklopidin ve klopidogrel bulunmaktadır. Bunların her ikisi de platelet agregasyonunu, trombosit yüzeyinde bulunan 3 ADP reseptöründen biri olan P2Y12 ADP reseptörünü geri dönüşümsüz inhibe ederek , engellemektedir. Araşidonik asit metabolizması üzerinde doğrudan etkileri yoktur. Her ikisi de aktivasyonları için karaciğere ihtiyaç duyan ön ilaçlardır ve trombositopeniye yol açabilirler. Ama tiklopidinin aplastik anemi ve ağır nötropeni meydana getirme potansiyeli daha yüksek olduğu için klopidogrel seçilen ilaç haline gelmiştir. Klopidogrel oral olarak alındığında hızla emilir ve geniş şekilde metabolize edilir. Aktivasyonu için sitokrom P450 sistemi tarafından tiofen halkasının oksidasyonu şarttır. Aktif metabolitinin eliminasyon yarı ömrü 8 saattir ve ADP reseptörü üzerindeki sistein kalıntıları ile geri dönüşümsüz bir disülfit bağı meydana getirerek etkisini gösterir. Maksimum inhibisyon (%50-60) 400 mg’lık bir yükleme dozu ile gerçekleştirildikten sonra daha düşük bir dozla tedavi idame ettirilir. Aspirinde olduğu gibi aktif ilaç yokluğunda trombosit fonksiyonları trombosit infüzyonları ile veya yeni trombosit oluşumunun beklenmesi ile düzeltilebilir.
GP IIb/IIIa reseptör antagonistleri:
GP IIb/IIIa reseptör antagonistleri temel olarak akut koroner sendromların tedavisinde ve perkutan koroner girişimlerde kullanılmaktadır. İlk uyarıdan bağımsız olarak trombosit aktivasyonunun son ortak basamağını engelleyerek etki gösterirler. Abciximab insan-fare monoklonal antikorlarından oluşmaktadır. %50 reseptör tutulumu ile trombosit agregasyonu ciddi şekilde azaltılmakta, %80 reseptör tutulumu ile ise neredeyse tamamen ortadan kalkmaktadır. Kanama zamanı ise ancak reseptör tutulumu >%90 olduğunda uzamaktadır. Yükleme dozunun ardından 12 saat infüzyon yapılmaktadır ve etkiler ilacın reseptöre yüksek affinite ile bağlanmasına bağlı olarak kesildikten 48 saat sonra da devam etmektedir.
Ikili Tedavi:
Aspirin ve klopidogrel antiplatelet olarak sinerjistik etki göstermektedir ve ağır intraoperatif hemoraji ve beklenmedik postoperatif hematom meydana getirebilirler. Şu anda ST elevasyonsuz akut koroner sendromunda, yüksek derecede infarkt riski taşıyan kronik stabil angina lı hastaların tedavisinde ve koroner stentler sonrasında aspirin ve klopidpgrel ile ikili tedavi önerilmektedir. ST segment elevasyonu göstermeyen akut koroner sendromunda tedavi en az 9-12 ay sürdürülmeli, kronik stabil angina da bu tedavi hayat boyu önerilmektedir. Stentler ise biraz daha karışıktır. Balon anjioplasti ile kıyaslandığında metal stentler (bare metal coronary stents; BMS) tekrar tıkanma riskini azaltmaktadır. İlaçlı stentler (Drug-eluting stents; DES) bu ihtimali epitelizasyonu ve neointimal kalınlaşmayı engelledikleri için daha da azaltmaktadırlar. Ancak epitelizasyondaki bu gecikme tromboz riskini arttırmakta ve bu artış stent sonrası 15. aya kadar devam etmektedir. Şu andaki tavsiyeler, BMS’de 4 hafta, DES’de en az 6 ay boyunca ikili tedaviye ara vermemek yönündedir ancak bu konuda daha fazla çalışma yapılması gerekmektedir. Giderek artan kanıtlar bu tedaviye 12 ay boyunca devam yönündedir ( Bkz. Güncel Anestezi Ağustos Makalesi).
Trombosit Fonksiyon Analizi:
Trombosit fonksiyon analizi ilaç etkinliğinin ölçülmesi için önemlidir ancak bu basit bir iş değildir ve yakın zamana kadar bu sadece bir kaç merkezde yapılabilir bir ölçümdü. Şu anda geliştirilmiş olan bir takım trombosit fonksiyon test cihazları ile bu yatak başında yapılabilir hale gelmektedir. İlk kabul edilen trombosit fonksiyon testi 1934’de Duke tarafından gerçekleştirilen kanama zamanı testiydi. Yaylı bir cihaz vasıtasıyla standart derinlik ve genişlikte bir kesi meydana getiriliyor ve tansiyon aleti manşonu 40 mmHg’ya kadar şişiriliyordu. Bir emici kağıt vasıtasıyla kanamanın durduğu zaman değerlendiriliyor ve kanama durana kadar geçen süre kaydediliyordu. Normal süre 2 ila 10 dakika arasındadır. Bu test invazif, yeterince hassas olmayan ve zaman alan bir testtir ancak doğal hemostazı kontrol etmesi ve pahalı teçhizat gerektirmemesi nedeniyle tercih edilebilir.
Trombosit aggrometresi ise altın standarttır ve hem tam kan veya trombositten zengin plazmanın bir takım değişik agonistlerle test edilmesi esasına dayanır. Tipik agonistler arasında araşidonik asit, trombin, ADP, adrenalin, kollajen ve ristosetin bulunmaktadır. Pek çok laboratuarda agonist 37 santigrad derecede trombositten zengin plazma içine bir küvete eklenmekte ve bu kuvet karıştırılmaktadır. Trombosit agregasyonu fotometrede ışık absorbsiyonunda bir artışa neden olmakta ve bu şekilde bir agregasyon eğrisi elde edilmektedir.
Agregometre halen sıklıkla kullanılan bir testtir ancak yapılması için eğitilmiş personel ihtiyacı, işlenmesi için örneğin bir laboratuara taşınması ve bunun ideal olarak örnek alındıktan sonraki 2 saat içinde gerçekleştirilme ihtiyacı kullanımını zorlaştırmaktadır. Hasta başında kullanılabilen bir alet olan PFA-100 bunun üstesinden gelmektedir. Bu alet kollajen-ADP ve kollajen-adrenalin ile kaplanmış zarlarda trombosit agregasyonunu ölçmektedir. Sitratlı tam kan, zardaki 147 mikrometrelik pencereden aspire edilmekte ve böylece yüksek akım şartları yerine getirilmektedir. Alet içinde bir trombosit tıkacı oluşmakta, ve bunun aldığı süre, kapanma süresi trombosit fonksiyonu göstergeleri olarak kullanılmaktadır. Bu test hızlı, kolaydır ve gerçekleştirilmesi için tek kullanımlık kartuşlarla çok küçük miktarda kana ihtiyaç duyar. Benzer hedeflerle geliştirilen monitörler arasında Cone ve platelet analizörü (yüksek akım hızında trombositlerin polistiren plakaya adhezyonunu ölçer), Ultega hızlı trombosit fonksiyon kiti (fibrinojen kaplı boncuklar ve trombosit aktivatörü kullanır) ve Plateletworks (ADP veya kollajen aktivasyonunu kullanır) sayılabilir. Tromboelastogram (TEG) ise tam kan örneklerinde gerçekleştirilen visko-elastik kan pıhtısı testidir ve pıhtılaşma kaskadı, trombosit fonksiyonu, trombosit- fibrin etkileşimi ve fibrinoliz hakkında bilgi verir. Her ne kadar tromboelastogram okumanın genişliği ile trombosit fonksiyonları açısından bilgi verse de fibrinin azaldığı durumlarda bu yanlış değerlendirmeye neden olabilir ve antiplatelet ajanlara bağlı bir disfonksiyonu direkt olarak ölçmeyebilir. Ancak TEG’deki son değişiklikler aspirin ve klopidogrelin etkilerinin ölçülebilmesini sağlamıştır. Trombositler araşidonik asit ve ADP içeren heparinli örneklerde (böylece trombin inhibe olmaktadır) aktivatör F ile karşılaşmakta ve böylelikle elde edilen okuma, ilk işlemsiz okuma ile karşılaştırılmaktadır. Bu şeklilde antiplatelet ajanların etkisi ölçülebilmektedir. Erken çalışmalar agregometre ile anlamlı bir ilişki göstermektedir.
Antiplatelet direnci:
Her ne kadar dipiridamol veya GP IIb/IIIa reseptör antagonistleri için az miktarda veri olsa da, aspirin ve klopidogrel çalışmaları göstermiştir ki antiplatelet ilaçları kullanan bir grup hasta halen tekrarlayıcı olaylarla karşılaşmaktadır. Bu “direnç” veya “cevapsızlık” kavramının ortaya atılmasına neden olmuştur. Aspirin direnci mekanizmaları arasında ilacın emilmesindeki problemler, ilaç etkileşimleri (örneğin ibuprofen aspirinin etki gösterdiği bölgeyi bloke eder), trombosit glikoproteinlerini veya COX-1 geninin genetik polimorfizm, katekolamin artışına bağlı artmış trombosit agregasyonu, hiperglisemi ve hiperkolesterolemi sayılabilir.
Tüm bunlar anestezi için ne getirir?
Antiplatelet ilaçlar belirgin şekilde perioperatif dönemde önem kazanmaktadır ancak bu konuda klinik prtaiğimizi yönlendirecek evrensel kurallar yoktur. Eldeki yayınlar aspirin, klopidogrel veya ikisinin beraber kullanıldığı yayınlarla sınırlıdır. Acil operasyonlarda antiplatelet tedaviyi ortadan kaldırmanın tek yolu trombosit vermektir. Ancak kanda aktif veya aktif olmak üzere bekleyen ön ilaç varlığında bu çözümde işe yaramayabilir.
Aspirin:
Eğer düşük doz aspirin durdurulursa, hem istenen etkisinin ortadan kalkması hemde potansiyel “rebound” fenomeni nedeniyle kardiovasküler riski arttırmaktadır. Cerrahi olmayan koroner arter hastalarında aspirinin kesilmesi ölüm ve miyokard infarktüsü riskini 2 ila 4 kat arttırmaktadır. Yine perioperatif dönemde yaşanan akut koroner sendromların %10’unda olay yaşanmadan önce aspirinin kesildiği göze çarpmaktadır. Kardiak olmayan cerrahide aspirinin hem kanama komplikasyonlarının derecesini hem de ölüm riskini arttırmadığına dair giderek artan kanıtlar bulunmaktadır. Bu nedenle, kardiak olmayan cerrahide kullanımının devamı önerilmektedir. Bu durumun istisnaları intrakranial cerrahi, prostatektomi ve kalça cerrahisidir. Her ne kadar aspirin genelde kalp cerrahisinden önce kesilse de bu durum merkezden merkeze değişmektedir. Ancak, koroner arter bypass cerrahisini takiben akut kanama durdurulduktan sonra aspirine erken başlamanın yararları gösterilmiştir. Şu ana kadar yapılan 3 büyük çalışma düşük doz aspirin altında spinal yada epidural blok ile artmış nöroaksiyel hematom riskini gösterememiştir, bu nedenle Amerikan Rejyonel Anestezi ve Ağrı Derneği düşük doz aspirini kesmeden nöroaksiyel blokları önermektedir ancak bu görüş Alman ve İspanyol eşdeğer toplulukları tarafından desteklenmemektedir.
Klopidogrel:
Her ne kadar yeterli klinik veri olmasa da, trombosit fonksiyonları üzerinde aspirine kıyasla daha etkili engellemeye neden olmaları ve buna bağlı intraoperatif kanama riski bu ajanların perioperatif dönemde devam edilmesini engellemektedir. Bazı merkezlerde operasyon öncesi klopidogrelden aspirine geçiş yapılmaktadır. Şu anda önerilen nöroaksiyel anestezi için klopidogrelin 7, tiklopidinin girişimden 14 gün önce kesilmesidir.
İkili Tedavi:
Aspirin ile klopidogrelin beraber kullanıldığı kardiak cerrahi vakalarında artmış kan kaybı, transfüzyon ve re- operasyon ihtiyacı gözlenmiştir. Nonkardiak cerrahi hastalarında ise bu risk %40 oranında belirtilmekte ve uygun hastalarda klopidogrelin cerrahiden 5-7 gün önce kesilmesi önerilmektedir. Ancak ikili tedavideki hastaların yüksek riskli hastalar olduğu akıldan çıkarılmamalı ve en azından aspirin ile tekli tedaviye devam edilmelidir.
Stentler:
Ne yazık ki stentli hastaların perioperatif dönemde nasıl tedavi edileceğine dair elimizde pek kanıta dayalı veri yoktur. Ancak antiplatelet ilaçların kesilmesinin bu hastalarda ölümcül olabileceği düşünülmektedir. Yakın zamanda yayınlanan bir derlemede şunlar önerilmektedir:
Tüm hastalarda düşük molekül ağırlıklı heparin profilaksisi devam ettirilmelidir ancak bu tek başına yeterli değildir.
Stent koyma girişimini takip eden ilk 3 ay boyunca sadece hayat kurtarıcı cerrahiler yapılmalıdır.
Bu ilk zaman sonrası, antiplatelet ajanları kesmek akılcı olmayabilir ve en iyisi tedaviyi değiştirmeden devam etmektir. Ancak seçilmiş operasyonlarda aspirin-klopidogrel rejimi kısa bir süre için aspirin+ düşük molekül ağırlıklı heparin rejimi haline getirilebilir.
Tüm bu durumlarda geliştirilmekte olan trombosit fonksiyon analizörleri bize ilaç etkinliğini söyleyerek yol gösterici olabilir.