Anestezİstanbul-Şubat ayı toplantısı:
Kritik Hastada Organ Korunması: Tanı ve Takipte “marker”lar, önlemler
Anestezİstanbul-Şubat ayı toplantısı:
Kritik Hastada Organ Korunması: Tanı ve Takipte “marker”lar, önlemler
Sistemik hastalığı olanlarda anestezi yaklaşımı özellikler gösterir. Sistemik lupus eritematozus (SLE) multisistemik bir hastalık olması açısından pek çok patolojiyi beraberinde getirir ve anestezist açısından önem taşır. Hastalığı farklı yönleri ile ele alan bir makaleye değineceğiz:
SLE farklı klinik görünümleri olan kronik otoimmün bir konnektif doku hastalığıdır. Perioperatif anestezi yönetiminde SLE hastalığı gibi kompleks multisistemik tutulumu olan hastaları değerlendirirken akut alevlenme dönemleri, kompleks tedavi rejimleri, koagülasyon bozuklukları ve hastalığın sonucu gelişen organ hasarları konusunda ayrıntılı inceleme yapılmalıdır.
SLE hastalığının sıklığı 7,4-159.4/100000 olarak bildirilmektedir. Kadınlarda erkeklere oranla 9 kat fazla görülmektedir. En sık 15-40 yaşları arasında ortaya çıkmaktadır.
Patogenez:
SLE patogenezinde vücut hücrelerine karşı otoimmün bir cevap ve genetik faktörlerin rol aldığı düşünülmektedir.
Bazı ilaçlara maruz kalma lupus benzeri hastalıklara yol açabilir veya SLE’yi şiddetlendirebilir. İlaçların indüklediği lupus eritematozus (LE) için standardize edilmiş diagnostik kriter olmamasına rağmen, bazı vakalarda farmakolojik ajana en az bir ay süreyle maruz kalma ve ilacı kestikten sonra hastalığın gerilediği görülmüştür. İlaçların indüklediği LE’da çoğunlukla artralji ve serozit gibi daha hafif semptomlar mevcuttur ve genellikle major organ tutulumu yoktur.
Tanı:
“American College of Rheumatology” tarafından SLE tanısı için ilk olarak 1982’de yayınlanan kılavuz, 1997 yılında yenilenmiştir. SLE için 11 tanı kategorisi belirlenmiştir. Bunlardan herhangi dördünün saptanması SLE tanısına götürmektedir.
SLE Tanı Kriterleri:
Yeni kılavuzda serolojik testlerin değerlendirmesi önem kazanmıştır. Serolojik biomarker olarak tanımlanan “anti-double -stranded DNA” (anti-dsDNA) SLE hastalarında %70 oranında pozitif bulunmaktadır. Normal popülasyonda veya diğer otoimmün hastalıklarda ise bu oran %0.5’dir. Antinükleer antikor (antinuclear antibody) pozitifliği SLE’de %99 iken normal popülasyonda da 1/40 sulandırmada %32 oranında saptanmaktadır. 1/160 sulandırmada ise bu oran %5’e düşmektedir.
Tanı için belirlenen 11 kriter ise şöyle sıralanmaktadır:
Yüzde döküntü
Diskoid döküntüler
Fotosensitivite
Oral ülserler
Artrit: İki veya daha fazla eklemde nonerozif artrit
Serozit: Plörit veya perikardit
Böbrek hastalığı: Günde 0.5 gramdan daha fazla olabilen persistan proteinüri, eritrosit, hemoglobin, granüler, tübüler veya karışık tipte hücre silendirleri
Nörolojik tutulum: Konvülzyonlar veya psikoz
Hematolojik bozukluklar: Hemolitik anemi veya lökopeni (<4.000) veya lenfopeni (<1.500) veya trombositopeni (<100.000) )
İmmunolojik bozukluklar: anti-ds DNA antikoru veya anti-Sm antikoru veya antifosfolipit antikoru (beraberinde şunlardan birisi bulunur: anormal serum IgG ya da IgM anti-kardiyolipin antikor seviyeleri veya lupus antikoagülan pozitifliği veya
yalancı pozitif sifiliz testleri [VDRL pozitif, TPHA negatif])
Antinükleer antikor (ANA) pozitifliği: ANA pozitifliği yapacak bir ilaç olmaksızın 1/80 ve üzerindeki titreler
Klinik Görünüm:
SLE’nin çok farklı klinik görünümlere neden olması tanı koymada gecikmelere yol açabilmektedir. En sık belirtiler raş, fotosensitivite, artrit, plevrit, perikardit, nefrit, nöropsikiyatrik ve hematoloji bozukluklardır. Ayrıca daha az sıklıkla görülen fakat potansiyel tehlikeli komplikasyonlar da mevcuttur.
SLE’nin majör manifestasyonları şunlardır:
Dermatolojik: Yüzde raş (%50), kronik diskoid lezyonlar (%25)
Nörolojik: Konvülsiyonlar (%7-20)
Kardiyovasküler: Asemptomatik perikardit (>%50), semptomatik perikardit (%25), perikard tamponadı, miyokardit (%5-10), Libman- Sacks endokarditi (%10), valvüler disfonksiyon, Raynaud fenomeni (%30-40)
Pulmoner: Plörit (%35), pnömonit, diffüz alveoler hemoraji, pulmoner hipertansiyon (%0.5-14)
Renal: Lupus nefriti (%60), son dönem böbrek hastalığı
Hematolojik: Kronik hastalık anemisi (%40), otoimmün hemolitik anemi (%5-10), otoimmün trombositopeni (%10)
Gastrointestinal: Ağız ülserleri (%7-52), Sjorgen sendromu, disfaji, akut abdominal ağrı (%40), karaciğer fonksiyon testlerinde anormallik (%60’a varan oranda), otoimmün hepatit
İskelet-kas sistemi: Artrit (%15-50), osteoporoz (%23), kırıklar (%12.5), asemptomatik atlantoaksiyal sublüksasyon (%8.5)
Laringeal Tutulum:
Laringeal komplikasyonlar uzun süredir bilinmekte ve sıklıkları %0.3-30 olarak bildirilmektedir. SLE hastalarının laringeal tutlumlarına bağlı olarak hafif inflamasyon, vokal kord kord paralizisi, subglottik stenoz, laringeal ödem, epiglotit, romatoid nodüller, enflamatuar kitleler, krikoaritenoidit görülebilir. Hastaların çoğunluğu immünsüpresif tedaviye cevap verdiği için laringeal tutluma bağlı oluşabilecek patolojiler nadiren acil endotrakeal entübasyon ya da cerrahi trakeostomi gerektirir. Aktif SLE olan hastalarda kısa süreli bile olsa yapılan trakeal entübasyonlardan sonra subglottik stenoz olabileceği belirtilmiştir.
Enfeksiyonlar:
SLE hastalarında gerek intrinsik eğilim gerekse immünsüpresif tedaviyle ilişkili olarak enfeksiyon oranı fazladır. Enfeksiyonların çoğunluğu bakteriyeldir; deri, solunum ve üriner sistemi etkiler. Enfeksiyon oluşumunda rol oynayan faktörler SLE aktivasyonu, hastalığın süresi, sitopeni, kompleman düzeyinde düşüklük, böbrek tutulumu, merkezi sinir sisitremi tutulumu ve immünsupresif tedavidir.
Viral enfeksiyonlar lupus alevlenmesini taklit ederler; genellikle SLE tedavisine yanıt alınmayınca tanı konur. Tipik viral belirtiler olan artralji, raş, ateş, halsizlik, lenfadenopati ve sitopeni lupus alevlenmesi ile karıştırılır. Sitomegalovirus ve parvovirüs B19 en sık görülen viral ajanlardır.
Kanser:
SLE hastalarda çeşitli kanser tiplerinin görülme sıklığı artmıştır. Çalışmalar SLE ve kanser riski ilişkisini ortaya koymuştur. Non-Hodgkin lenfoma en sık birliktelik (%3.6) gösterirken daha az sıklıkla meme, akciğer ve servikal kanserlerlede ilişkisi saptanmıştır.
Antifosfolipid Antikorları ve Antifosfolipid Sendromu (APS):
APS tek başına veya otoimmün hastalıklara sekonder ortaya çıkabilen bir hastalıktır. Arter ve venöz trombozlarla seyreder. Hastalığın tanısında kullanılan lupus antikoagülanı (LAC) veya antikardiyolipid antikorlar (aCL) SLE hastalarında da bulunmaktadır. LAC bulunan SLE hastalarının %53’ünde tromboembolik komplikasyonlar görülmektedir. Primer APS’ye göre aPL antikoru saptanan SLE hastalarında tromboz riski daha yüksek olmaktadır. Gene SLE’de ortaya çıkan APS’da mortalite primer AOS’a oranla daha fazladır.
Tedavi:
SLE tedavisinde kullanılan başlıca ilaçlar NSAİD’ler, antimalaryaller, aspirin ve immünsüpresiflerdir. Kullanılan immünsüpresifler organ tutulumlarına bağlı olarak kortikosteroidler, siklofosfamid, azatioprin, metotreksat ve mikofenolat mofetildir; tek başına veya kombine tedavi olarak uygulanırlar.
Perioperatif yönetim açısından kullanılan bu ilaçların toksik profillerinin bilinmesi önemlidir. Siklofosfamid kullanımına bağlı olarak gelişen kardiyotoksisitede akut dekompanzasyon ve sistolik fonksiyon azalması bildirilmiştir. Hidroksiklorokin kullanımına bağlı nörotoksisite, kardiyotoksisite, retinotoksisite gösterilmiştir. Azatiopirin ve metotreksat kullanımına bağlı hepatotoksisite, ayrıca metotreksat kullanımına bağlı pulmoner fibrozis olabileceği belirtilmiştir. Mikofenolat mofetil ciddi derecede miyelosupresyon yapabilir. Glukokortikoid kullanımına bağlı hiperglisemi, hipertansiyon, osteoporoz, hiperkolesterolemi oluşabilir. Glukortikoidlerin ani kesilmesi sonucunda veya cerrahi strese bağlı Addison krizi tetiklenebilir.
Farmakoterapiye bağlı gelişen komplikasyon ve yan etkiler şunlardır:
Anti-malaryaller (hidroksiklorokin): Retinotoksisite, nöromiyotoksisite, kardiyotoksisite
Kortikosteroidler (prednizon, metilprednizon, topikal preparatlar): Hiperglisemi, hiperkolesterolemi, hipertansiyon, osteoporoz
Aspirin, NSAİ ilaçlar: Peptik ülserasyon, trombosit inhibisyonu, böbrek yetersizliği, sıvı retansiyonu/ elektrolit bozuklukları, hepatik disfonksiyon, bronkospazm
Siklofosfamid: Miyelosupresyon, psödokolinesteraz inhibisyonu, kardiyotoksisite, lökopeni, hemorajik sistit
Azatioprin: Miyelosupresyon, hepatotoksisite
Metotreksat: Miyelosupresyon, hepatik fibroz/siroz, pulmoner infiltratlar/fibroz
Mikofenolat mofetil: Gastrointerstinal problemler, pansitopeni
SLE’da İzlem:
İzlem klinik pratikte aktivasyonu organ hasarındaki artıştan ayırmaya dayanır. Bu amaçla çeşitli hastalık aktivite indeksleri ortaya konmuştur (Systemic Lupus Erythematosus Disease Activity Index, Systemic Lupus Activity Measure vb).
ANESTEZİ:
SLE’nin anestezi üzerine etkisi şimdiye kadar yeterince incelenmemiştir. Anestezistler SLE hastalığın birçok belirtisi olduğu bilmeli ve hastalığın akut alevlenmeleri ve organ hasarları iyi değerlendirilmelidir. Obstetrik ve kardiyak anestezide, özellikle antifosfolipid antikor ya da APS varlığında hastaların özelleşmiş merkezlerde multidispliner yaklaşımla değerlendirilmeleri gereklidir. Preoperatif değerlendirmede, perioperatif immünsüpresiflerin devamı ve steroid replasmanı dikkate alınmalıdır.
Vegara Fernandez yaptığı çalışmada hastalığı aktivasyonu ve mortalite arasında ilişki saptanmamasına rağmen acil olmayan cerrahi operasyonların hastalığın alevlenme dönemlerinde ertelenmesi önerilir.
Anestezik ilaçlarla immünsüpresifler arasındaki ilaç etkileşimlerine dikkat edilmelidir. Azatioprin kas gevşeticileriyle etkileşerek atraküryum dozunu %37, veküronyum dozunu %20,panküronyum dozunu %45 arttırdığı yapılan bir çalışmada gösterilmiştir. Siklofosfamid psödokolinesteraz inhibitörü gibi davranarak suksinilkolin kullanımından sonra uzamış apne periodlarından sorumludur. NSAİD’lerle metotrekasatların birlikte kullanılması sonucunda akut renal yetmezlik ve pansitopeni oluşan vakalar bildirilmiştir. Nitrik oksit kullanımı da kemik iliği depresyonunu tetikleyebilir.
Anestezi alacak SLE hastalarının preoperatif değerlendirme, intraoperatif ve postoperatif yönetimi için öneriler preoperatif, intraoperatif ve postoperatif dönem açısından ayrılarak dikkate alınmalıdır.
Preoperatif Değerlendirme:
Hikaye: Hastalık aktivite indeksi, organ hasarı ve ilaç kullanımı değerlendirilmelidir.
Muayene: Kardiyovasküler, respiratuar, nörolojik sistem muayene edilmeli, atlantoaksiyal sublüksasyon belirti ve bulguları aranmalıdır.
Tam kan sayımı: Anemi, trombositopeni, lökopeni aranmalı, anemi varsa hemoliz için ek testlere başvurulmalıdır.
Serum elektrolitleri, kreatinin, üre: Herhangibir olumsuz sonuç varsa lupus nefriti için ek değerlendirmeye gidilmelidir.
Karaciğer fonksiyon testleri: Normal dışı sonuçlarda otoimmün veya ilaç hepatotoksisitesi açısından araştırmaya geçilmelidir.
Koagülasyon testleri: Yüksek aPTT lupus antikoagülanının araştırılmasını gerektirir.
Anti-dsDNA, kompleman düzeyleri: Önceki değerlerle karşılaştırılarak değerlendirme yapılmalıdır; lupus aktivasyonunu yansıtabilir.
İdrar analizi: Proteinüri, eritrosit, lökosit, hücresel silendirler klinik olarak sessiz hastalığa işaret edebilir; ileri tetkik yapılmalıdır.
EKG: Sessiz iskemi, miyokardit, perikardit, ileti bozuklukları görülebilir.
Toraks filmi: Plevral efüzyon, interstisyel pnömonit, perikardiyal efüzyon, subglottik stenoz görülebilir.
İntraoperatif Dönemde Dikkat Edilecek Noktalar:
5 derivasyon EKG: Beklenmeyen koroner iskemi ve ileti bozukluklarının erken fark edilmesini sağlar.
İnvazif kan basıncı monitorizasyonu: Vakaya göre karar verilmelidir; miyokardit, ileti bozukluğu, kapak disfonksiyonu, otonom disfonksiyon olan hastalarda uygulanmalıdır. Raynaud fenomeni varsa dikkatli olunmalıdır.
Uygun ise laringeal maske kullanımı: İnflamasyon ve postekstübasyon havayolu ödemi olasığı nedeniyle havayolu manipülasyonunu azaltmak açısından uygun seçenek sağlar.
Zor havayolu için önlem alınması, gerektiğinde kullanılmak için daha ince endotrakeal tüplerin hazırlanması: Vokal kord paralizisi, subglottik stenoz, laringeal ödem entübasyonu güçleştirebileceğinden hazırlıklı olunmalıdır.
Standart antibiyotik profilaksisi: Enfeksiyonlara duyarlılık ve immunosupresif tedavi nedeniyle enfeksiyon riskinin artmış olduğu dikkate alınmalıdır.
Kas gevşeticilere dikkat: Azatioprin ve siklofosfamit kas gevşeticilerle etkileşebilir.
Böbrek koruyucu stratejiler: İdrar çıkışı korunmalı, hipoperfüzyon ve hipotansiyondan kaçınılmalı, nefrotoksik ilaçlar kullanılmamalıdır. Subklinik lupus nefriti olasılığı unutulmamalıdır.
Hasta pozisyonuna dikkat edilmelidir: Periferik nöropati ve osteoporoza yatkınlık olduğu unutulmamalıdır.
Antitrombotik profilaksi: Özellikle antifosfolipid antikorları da varsa, mekanik ve farmakolojik önlemler erken alınmalıdır. Lupus antikoagülanı olanlar ve geçirilmiş tromboembolik olayı bulunan hastalarda hematolog ile konsülte edilerek terapötik antikoagülasyon uygulanmalıdır.
Gözlerin korunması ve suni göz yaşı/lubrikasyon kullanımı: Sjorgen sendromu uygun şekilde gözler kapatılsa bile kornea hasarına yatkınlık yaratabilir.
Vücut sıcaklığının izlenmesi: Hipotermi Raynaud fenomeni olan hastalarda vazospazmı indükleyebilir.
Analjezi: Sistemik analjeziklerin yan etkileri dikkate alınmalıdır. Nöropati, miyelit ve koagülopatiler ekarte edilebiliyorsa rejyonal teknikler yararlı olabilir.
Kortikosteroid şemsiyesi: Uzun süreli kortikosteroid kullananlarda adrenal supresyon gelişebilir; preoperatif “stres doz” uygulanması gerekir.
Postoperatif Dönem:
Analjezi: Hasta düzenli izlenmeli ve özelleşmiş ağrı servisi tarafından analjezi sağlanmalıdır; sistemik yan etkilerin en azda tutulmasına özen gösterilmelidir.
Antitrombotik profilaksi: Cerrahi faktörler dikkate alınarak mekanik ve farmakolojik profilaksi erken dönemde başlanmalıdır.
Özetleyecek olursak SLE multisistemik otoimmün bir hastalıktır. Aktivasyonu değişik klinik bulgularla ortaya çıkabilir, farklı organ tutulumlarına neden olabilir. Prognozdaki iyileşmelerle sürvi uzadığından giderek daha fazla SLE hastası çeşitli nedenlerle operasyona gereksinim duymakta ve anestezistin karşısına çıkmaktadır. Özellik arzeden bu hastalar hasta bazında değerlendirilmeli, preoperatif değerlendirme sonuçlarına göre uygun peroperatif yönetim ve postoperatif bakım sağlanmalıdır.
Ayhan Kaydu
Modern tıptaki gelişmelerle hem toplumda, hem de ameliyathanede karşılaştığımız yaşlı nüfus (ki epidemiyologlar tarafından yaşlı genelde 65 yaşın üzerinde tanımlanmaktadır) artmaktadır. Yandaş hastalıkların yokluğunda dahi bu hastalar genç nüfusa kıyasla perioperatif fizyolojik değişikliklere ve farmakolojik girişimlere farklı yanıtlar vermektedir. Bu ayki Anesthesiology derlemesinde daha çok yaşlılardaki değişmiş farmakolojik cevaplar üzerinde durulmuş, biz de konuyu 2 yazı ile sizlere özetleyelim istedik…. Pek çok örnekte yaşlı hastalar ilaçlara daha duyarlıdır; bu derlemede geçen “duyarlı” sözcüğü de farmakokinetik veya farmakodinamik nedenle belirli bir ilaç dozuna karşı gelişen abartılı cevap anlamında kullanılmaktadır.
Yaşlanma Sırasında Normal Fizyolojik Fonksiyon:
İnsanlar yaşlandıkça genel olarak organ fonksiyonunda bir azalma meydana gelir, ancak bu azalmalar hem organ sistemleri arasında hem de kişiden kişiye büyük farklılıklar gösterir. Dahası, bu hastaların kardiyovasküler ve pulmoner sistemleri fonksiyon kaybettiği için anestezi ve cerrahi esnasındaki fizyolojik cevapları etkilenebilir. Nispeten sağlıklı yaşlı hastalar bu azalmış fonksiyonları strese girmedikçe göstermeyebilirler. Yani, normal aktivitelerde yeterli fonksiyon gösterseler de major cerrahi ve anestezi gibi orta-ağır stres halinde bu durumu tolere edemeyebilirler. Kronik hastalık veya kronik hastalığın akut alevlenmesi hastanın perioperatif strese verdiği cevabı daha da engelleyebilir.
Yaşlanmaya ve yaşla beraber gelişen hücresel hasara ilişkin pek çok teori (örneğin hücrelerin DNA replikasyonu yapamaması ve normal bölünememesi, serbest radikaller gibi reaktif metabolitlerden kendilerini koruyamamaları gibi) bulunmaktadır. Dahası, insanlar yaşlandıkça protein yapıları değişir ve bu da yaşla beraber gelişen fizyolojik değişiklerin pek çoğundan sorumludur. Örneğin, kan damarı genişleyebilirliği yaşlı hastalarda belirgin şekilde azalır ve bu endotelyal disfonksiyon ve artmış intimal kalınlıkla birleşince hem sistolik kan basıncının artmasına hem de sol ventrikül iş yükünün artmasına neden olacaktır. Miyokardiyal hipertrofi, artmış kollajen birikimi ile beraber bir sol ventrikül yaratır ki bu da kalp debisinin korunması için yeterli preload (önyüke) ihtiyaç duyulması anlamına gelir. Bu yaşlı hastaları sıvı yüklenmesine daha açık hale getirir. Dahası, körleşmiş barorefleksler geriatrik hastaların hipovolemiye karşı normal cevabı daha zor vermelerine ve ilaç tedavisi ile ortostatik hipotansiyona daha açık hale gelmelerine neden olur. Tüm bu değişimler beraber ele alındıklarında, yaşlı hastaları sıvı hareketleri ve kan kaybına daha duyarlı hale getirir.
Yaşlanmayla beraber solunum sistemi de belirgin değişiklikler gösterir: Zorlu ekspiryum hacmi azalır, fizyolojik şant ve kapanma hacmi artar. Bu solunum değişikleri perioperatif dönemde yaşlı hastaları atelektazi, pnömoni ve hipoksiye eğilimli kılar.
Yaşlı hastalar, genç olanlarla kıyaslandığında daha fazla yağ dokusu daha az kas dokusu ve azalmış oplam vücut sıvısına sahiptir. Renal fonksiyon zaman içinde azalır ve bu azalmış glomerüler filtrasyon hızı (GFR) ve bozulmuş sekresyon olarak kendini gösterir. Glomerüler filtrasyon hızına dayanan kreatinin klirensi Cockroft–Gault formülüne göre hesaplanabilir.
GFR üzerindeki değişiklikler bireyden bireye geniş farklılıklar gösterir. Azalmış kas kitlesi nedeniyle, serum kreatinin seviyesi düşmüş GFR’ye rağmen normal sınırlarda kalabilir. Tüm bu faktörler ilaçların farmakokinetiğini etkiler. Buna ilave olarak, protein bağlanmasındaki değişiklikler serbest ilaç miktarını değiştirirler. Bu özellikle yüksek oranda proteine bağlanan ilaçlar için önemlidir.
Yaşlı hastalar postoperatif dönemde özellikle deliryum ve kognitif fonksiyonlarda azalmaya eğilimlidirler ve bu komplikasyonlar artmış mortalite ile ilişkilidir. Örneğin yaşlı hastalarda postoperatif kognitif disfonksiyon insidansı hastaneden çıkışta %41, çıkıştan 3 ay sonra %13 olarak bildirilmektedir. Preoperatif hafıza ile ilişkili şikayetler erken demansın bulguları olabilir ve buna uygun olarak değerlendirilmelidir. Her ne kadar bu ciddi komplikasyonların etiyolojisi bilinmese de, ilerleyen yaş, düşük sosyoekonomik seviye ve serebral inme hikayesinin olması gibi bir takım risk faktörleri bulunmaktadır. Bu risk faktörlerinin varlığı anestezisti aşırı ilaç maruziyeti ile istenmeyen sonuçlarla karşılaşma konusunda dikkatli olmaya itmektedir.
Farmakokinetik:
Yaşlanma işlemi perioperatif dönemde kullanılan pek çok ilacın hem farmakokinetiğini (“vücudun ilaca ne yaptığını” yani ilacın kan ve değişik dokulara dağılımı ve metabolizması) hem de farmakodinamiğini (ilacın vücuda ne yaptığını yani ilaç tarafından gerçekleştirilen farmakolojik istenen ve istenmeyen etkileri) değiştirir.
Genel bir kural olarak yaşlı hastalar ilaçlara daha hassastır çünkü hem verilen herhangi bir doz için farmakokinetik değişikliklere bağlı olarak ilaç plazma konsantrasyonu daha yüksektir, hem de verilen ilaca karşı hassasiyet artmıştır. Herhangi bir ilaç dozu için, plazma konsantrasyonu ve dağılım hacmi birbirleriyle ters orantılıdır. Yaşlandıkça toplam vücut suyu azalır ve yine yaşla birlikte diüretik kullanımı artar. Bu nedenle daha küçük dağılım hacmine sahip hidrofilik ilaçlarda herhangi verilen bir doz için daha yüksek plazma konsantrasyonları gözlenir. Bu sonuçta daha fazla farmakolojik etki oluşmasına neden olur. Örneğin morfinin yaşlılardaki dağılım hacmi gençlerin neredeyse yarısı kadardır. Ancak yine de ilaç etkisi önemli ölçüde etki yerindeki dağılım hacmine bağlıdır.
Diğer yandan vücut yağ oranının artışıyla yağda çözünen ilaçların dağılım hacmi artar. Bu durumda yağda çözünen ilaçların eliminasyonu gecikir. Buna en iyi örneklerden biri diazepamdır; diazepamın eliminasyon yarı ömrü yaşlılarda birkaç kat artar. Bu uzamış yarı ömür tek doz diazepam için sorun yaratmasa da, tekrarlayan dozlarda daha ciddi sorun yaratır.
Pek çok anestetik ilaç bir dereceye kadar proteine bağlanan ilaçlardır. Albümin yaşlılarda %20 kadar azalır, bu oran kötü beslenme ile daha da fazlalaşabilir. Propofol özellikle proteine bağlı bir ilaç olduğundan, orta derecede azalmış albümin düzeyleri bile propofol serbest ilaç miktarını önemli şekilde etkiler.
Hepatik Metabolizma:
Yaşlanma ile karaciğerin hem büyüklüğü, hem de kan akımı azalır. Karaciğer ağırlığı tüm erişkin yaşamı boyunca neredeyse sabit kalırken (yaklaşık tüm vücut ağırlığının %2.5’i), 50 yaşın üzerinde karaciğer ağırlığı giderek azalır ve 90 yaşında vücut ağırlığının %1.6’sını karşılar hale gelir. Benzer şekilde hepatik kan akımı giderek azalır (yılda %0.3-1.5 oranında) ve 25 ile 65 yaş arasında hepatik kan akımında yaklaşık %40 azalma meydana gelir.
Karaciğer ilaçları faz I ve II metabolizma yoluyla elimine eder. Faz I öncelikli olarak sitokrom P450 sistemi ile katalizlenir ve ilaç oksidasyonu, redüksiyonu ve hidrolizini içerir. Faz I aktivitesinin yaşla azalıp azalmadığı bilinmemektedir. Diğer faktörler (örneğin sigara içimi, sedanter yaşam, diyet) yaştan daha büyük bir etkiye sahiptirler. Yine de anestezistler yaşlı hastalarda faz I metabolizmasının azalma olasılığını göz önüne almalıdırlar. Faz II metabolizması asetilasyon ve konjugasyonu içermektedir. Pek çok çalışma bu fazın yaşlanmadan etkilenmediğini göstermektedir. Yüksek ekstraksiyon oranına sahip ilaçlar, karaciğerden geçerken bir anlamda “temizlenirken”, düşük ekstraksiyon oranına sahip ilaçlarda karaciğer geçişi sonrası konsantrasyonda azalma meydana gelmez. Yüksek ekstraksiyonlu ilaçlar kan akımına bağlıdır ve bu nedenle klirenslerinde “akım sınırlı” olmalarından bahsedilir. Düşük ekstraksiyon oranına sahip ilaçlarsa karaciğer büyüklüğü, total enzim kapasitesi gibi intrensek klirense bağlıdır ve bu nedenle “kapasite sınırlı” olarak adlandırılırlar. Her ne kadar konjugasyonlu ajanların intrensek klirensi yaştan etkilenmese de , yüksek ekstraksiyon oranına sahip ilaçların (örneğin ketamin, flumazenil, morfin, fentanil, sufentanil ve lidokain) eliminasyonu doğrudan karaciğer kan akımına bağlıdır. Yaşlı hastalarda bu ilaçların klirensi , karaciğer kan akımındaki azalmaya paralel şekilde %30-40 kadar azalır. Yaşlılarda total karaciğer büyüklüğündeki azalmaya bağlı olarak düşük ekstraksiyon oranı gösteren ilaçların intrensek klirensi azalır diye düşünülebilir; ancak bu ikisi arasında ilişki gösterilememiştir. Yine de azalmış albümin seviyeleri nedeniyle ilacın serbest kısmı artar ve bu da azalmış hepatik metabolizmanın etkilerini karşılar.
Böbreklerden Eliminasyon:
Yaşlandıkça, kısmen ilerleyen glomeruloskleroza bağlı olarak, böbrek fonksiyonları azalır. Glomerüller sayıca azaldıkça ve daha az fonksiyonel hale geldikçe, glomerüler filtrasyon hızı azalır. Bunun dışında yaşla beraber renal kan akımı azalır. Tüm bu sıralananlar 20 ila 90 yaşı arasında GFR’de %25-50 azalmaya neden olurlar. Bu nedenle yaşlılarda primer olarak böbrek yoluyla elenen ilaçların klirensinde azalma beklenir. Anestetik ilaçlarda dahil olmak üzere tüm ilaçlar bir miktar glomerüler filtrasyona uğrar. Yağda çözünen ilaçlar ( ki bunlar arasında pek çok anestetik ilaç ve adjuvan ilaçlar da bulunur) tubullerde tekrar geri emilirken, suda çözünen metabolitler salgılanır. Aktif metabolitler (örneğin morfin-6- glukoronit) ve bazı suda çözünen metabolitler (örneğin bazı kas gevşeticiler) eliminasyon için böbreğe bağımlıdır. Bu nedenle azalmış renal fonksiyon bu ilaçların atılımını etkileyebilir.
Farmakodinamik:
Bir ilacın etki büyüklüğü, etki bölgesindeki konsantrasyonu dışında hedef bölgedeki reseptör sayısına, sinyal transdüksiyonuna (reseptör stimülasyonuna cevap verme yeteneğine) ve normal fonksiyonların korunmasına yönelik homeostatik işlemlere dayanır. Farmakodinamik geriatrik nüfusta farmakokinetik kadar fazla çalışılmamıştır. İlaçlara hassasiyet yaşla artabilir veya azalabilir. Örneğin yaşlı hastalar farmakokinetik değişiklikler göz ardı edildiğinde bile, bezodiazepinlere daha fazla hassasiyet göstermektedirler. Bu hassasiyetin nedeni olarak GABA tip A reseptörlerinde yaşla meydana gelen değişiklikler suçlanmaktadır. Yine de yaşlı hastalar perioperatif dönemde kullanılan bazı ilaçlara daha fazla direnç gösterebilirler. Örneğin geriatrik nüfus adrenerjik agonist ve antagonistlere (örneğin isoproterenol veya propranolol) daha az hassastır. Yaşlılarda azalmış reseptör sayısı ve/veya affinitesi ile beraber hücresel cevapta değişikliklere sık rastlanır. Gecikmiş homeostatik işlemlerde anestetik ilaçlara karşı gelişen kardiyovasküler hassasiyetti açıklayabilir. Yani, anestetik ilaçlar (örneğin propofol) hipotansiyona neden olabilir ve gençlerde buna karşı gelişen artmış kalp hızı ve kontraktilite cevabı yaşlılarda gecikebilir.
Hiperkapnik asidoz (HKA), önce akciğer rezeksiyonları sonucu ortaya çıkan respiratuar problemlerin şiddetini belirtmek üzere “tolere edilebilir hiperkapni” tanımı ile literatüre girmişti. ALI ve ARDS çalışmalarında elde edilen verilerden sonra HKA artık “terapötik hiperkapni” kavramına dönüşmüş durumda. Anesthesiology’de çıkan bir editöryel makale konuya farklı boyutları ile değinmekte.
HKA’un pek çok etkisi ortaya konuldu. Bunların bir bölümü pozitif bir bölümü ise negatif etkiler. HKA’un doku hasarını azaltıcı etkilerinin yanı sıra doku oksijenasyonunu arttırıcı etkisi de klinik olarak gösterilmiş durumda. Bunu kalp debisini arttırma ve vazodilatasyonu indükleme yoluyla sağlamakta. Buna karşılık akut hiperkapninin bakteriyal infeksiyona bağlı akciğer hasarını kötüleştirdiği ve lipopolisakkaritlere bağlı akciğer hasarına da katkıda bulunduğu düşünülmekte. Gene akut hiperkapni kas fonksiyonunu da bozmakta, diyafragma kontraktilitesini azaltmakta . Bu istenmeyen etkiler hiperkapninin derecesi ve süresi ile doğru orantılı olarak ortaya çıkmakta.
Akut akciğer hasarı (acute lung injury, ALI) ve akut respiratuar distres sendromu (ARDS) verilen büyük uğraşlara rağmen hala yüksek mortaliteye sahip klinik tablolar. Klinik çalışmalar “koruyucu ventilasyon stratejileri” uygulanan hastalarda sonucun daha olumlu olduğunu gösterdi. Koruyucu ventilasyon stratejilerinde amaç düşük tidal volüm ile ventilasyonu sağlayarak akciğerin gerilimini ve bunun yarattığı hasarı azaltmak olarak özetlenebilir. Bu stratejide bir yan etki olarak ortaya çıkan ve genellikle rahat tolere edilen hiperkapninin akciğerde oluşan hasarın modülasyonunda payı olmadığı, sekonder pasif bir fenomen olduğu düşünülmekteydi. Oysa çalışmalar indüklenen hiperkapnik asidozun (HKA) akciğer hasarında direkt koruyucu etkisi olabileceğine dair kanıtlar ortaya koydu. HKA’un koruyucu etkisi kısmen, hücresel immün fonksiyonlarda baskılanma, serbest radikal oluşumu ve oksidanlara bağlı doku hasarının azalması gibi antiinflamatuar etkilere bağlı gibi görünmekte. Hatta hasarda anahtar rol oynayan tümör nekrotizan faktör-alfa (TNF-alfa), interlökin-1 (IL-1) ve IL-8 düzeyleri de HKA’a bağlı olarak azalmakta. Dolayısı ile ılımlı HKA’un, kritik hastalarda terapötik etkili olduğu açık.
Konu ile ilgili pek çok çalışma yapılmakta. Bunlardan birisinde E. coli pnömonisi oluşturulan sıçanlarda FiCO2=0.05 verilerek oluşturulan HKA’un, pnömoni sonrası artan peak hava yolu basınçlarını ve statik akciğer kompliyansını düşürdüğü gösterildi. Aynı çalışmada hayvanlara antibiyotik de verildiğinde HKA’un pnömoniye bağlı histolojik hasarın boyutunu belirgin şekilde azalttığı saptandı.
Nötrofiller enfeksiyona cevapta önemli bir komponent. HKA’nın endoktoksine bağlı akciğer hasarında nötrofil infiltrasyonunu ve nötrofillerin kemotaktik ve bakterisidal etkilerini baskıladığı saptanmıştı. Dolayısı ile HKA’un akciğer hasarını azaltıcı etkisinin nötrofil inhibisyonuna da bağlı olduğu düşünülmüştü. Ancak yakın tarihli bir çalışma HKA’un akciğer hasarını nötrofillerden bağımsız olarak azalttığını da gösterdi. Bu çalışmalarda dikkate alınması gereken nokta HKA’un hasar başladıktan sonra uygulanması.
Çalışmaların düşündürdükleri:
Şu ana dek elde edilmiş sonuçlara göre HKA’u geleceğin terapötik ajanı olarak düşünürsek, bunu ALI hastalarında uygulamalı mıyız? Bu adıma geçmeden cevaplanması gereken birkaç soru var:
* HKA’u ılımlı bir hipoventilasyon ile mi oluşturalım, yoksa bazı çalışmalarda olduğu gibi CO2’yi inspiryum havasına ekleyerek mi sağlayalım? Bir hayvan çalışmasından elde edilen sonuçlara göre protektif ventilasyon stratejisi uygulandıktan sonra tidal volümü veya solunum frekansını HKA sağlamak için daha fazla azaltmak anlamsız; terapötik hiperkapninin antiinflamatuar etkilerini elde etmek için inspiratuar CO2’den yararlanmak daha iyi bir yol olabilir denmekte. Çünkü hipoventilasyon stratejisi nedeniyle az ventile olan alanların CO2’den yararlanması daha az olmakta; buna karşılık daha iyi bir ventilasyon sırasında CO2 inspire ettirildiğinde, CO2 akciğerde daha homojen dağılım gösterebilmekte.
* İkinci soru ise HKA’un protektif etkilerinin hiperkapniye mi yoksa asidoza mı bağlı olduğu. Protektif etki kısmen ksantin oksidaz inhibisyonuna bağlı gibi görünmekte ve asidoz tamponlandığında ortadan kalkmakta. Peki metabolik asidozun doku hasarı açısından benzeri etkileri var mı?
* Bir diğer soru HKA’un süresinin ne kadar olması gerektiği. Sınırlı süre HKA iyi olmakla beraber, sürenin uzaması ters etkiler gösterebilir. Nitekim 2 günlük HKA’un bakteriyal kökenli akciğer hasarını bakteriyal yükü arttırarak kötüleştirdiği gösterildi.
Toparlayacak olursak eldeki verilere göre, sınırlı süre için orta dereceli hiperkapni belirgin yan etkilere yol açmadan ALI’nin şiddetini azaltabilmekte. Ancak ortaya çıkan soruların cevaplanması için daha fazla çalışmaya gerek olduğu kesin.
Biz her hafta konu belirleme işini yaparken, yakın zamanda yayınlamış makaleleri ön planda tutmaya çalışıp, sizlerle en yeniyi paylaşmak istiyoruz. Aslında bu yazı belirlenmeden önce, 2 farklı konuda takıldık. Bunlardan biri cinsiyet ve anestezi, diğeri ise kronik böbrek yetersizliği olan hastalarda anesteziye ilişkindi. Ancak bazen bir makaleyi görürsünüz ve bazen size sorulan soruları (kimi zaman da sizin kendinize sorduğunuz soruları) çok güzel cevapladığını fark edersiniz. İşte Soni’nin bu makalesi bana bunu hissettirdi ve bu haftaki yazı bu nedenle “Pozitif basınçlı ventilasyon- o kadar masum mu?” Sadece Soni’nin makalesi değil, yazıyı hazırlarken aynı zamanda Stemp’in verdiği seminerden de faydalandım.
Bunlardan akciğer üzerine etkilerini bu yazıda ele almaya çalışacağım.
Oksijenasyon ve ventilasyon:
Her yoğun bakım ünitesinde yeterli oksijenasyonun ne olduğuna dair temel yaklaşımlar bulunur. Ancak bazen genelde kabul edilebilir bulduğunuzdan daha düşük oksijen satürasyonlarıyla yaşayan (sadece yaşamakla kalmayıp, son derece kompleks kortikal işlemleri de gerçekleştiren) insanlarla karşılaşırız. Bu kişiler yüksekte yaşayan dağ insanları da, kronik hava yolu hastaları da olabilir. Bu da bize yoğun bakım ünitelerinde neden oksijenasyonun monitörizasyonu için, sadece solunan oksijen konsantrasyonu veya arter kan gazlarının belirlenmesinin yeterli olmadığını; beraberinde doku hipoksisinin göstergeleri olan ScVO2 ve laktat belirlenmesinin önemli olduğunu göstermektedir.
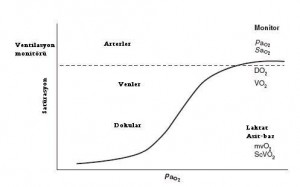 Gerçektende resimde görüldüğü gibi dolaşım göz önüne alınırsa, arteryel kan gazı hücresel hipoksinin en ideal monitörizasyon parametresi olmayabilir. Benzer bir gözlem arteryel oksijen parsiyel basıncına (PaO2) bağlı olan oksijen satürasyonu içinde geçerlidir.
Gerçektende resimde görüldüğü gibi dolaşım göz önüne alınırsa, arteryel kan gazı hücresel hipoksinin en ideal monitörizasyon parametresi olmayabilir. Benzer bir gözlem arteryel oksijen parsiyel basıncına (PaO2) bağlı olan oksijen satürasyonu içinde geçerlidir.
Kritik hastada oksijenasyonla ilgili bir takım gözlemler yaparsak:
Soluma, ventilasyon ve intratorasik basınçlar:
Her inspiryumda akciğerlerin havalanmasını sağlayacak şekilde ufak bir miktar plevra içi, interstisyel ve alveolar negatif basınç üretilir. Ekspiryumdaysa, intraplevral basınç atmosferik basınca yaklaşır, ancak hafif negatif kalır. Buna karşılık ekspiryumda interstisyel ve alveolar basınçlar atmosferik basınca eşlenir veya hafif pozitif hale geçer.
Pozitif basınçlı ventilasyon bu döngüyü inspiryumda alveol ve intersitsyel basınçların yüksek kalmasını sağlayacak şekilde tersine çevirir. Ekspiryumda eğer PEEP uygulanmamışsa interstisyel ve alveolar basınçlar atmosferik basınca geri döner, PEEP uygulanması halinde ise basınçlar tüm ventilasyon boyunca pozitif kalır.
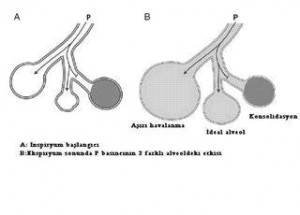
Ventilasyon, alveolar ventilasyon ve rekruitment (açma, kazandırma manevrası): Spontan solunum sırasında hava dağılımını sağlayan negatif basınç gradyenti havayollarının, alveollerin ve interstisyumun yerel durumundan etkilenir. Surfaktan Laplace kanunun etkilerini bir anlamda bu düşük basınçlarda değiştirir ve böylece küçük alveollerin hem açılmaları (şişmeleri) kolaylaşır, hem de ekspiryumda tam olarak kapanmaları (sönmeleri) zorlaşır. Tüm bu etkilere rağmen, normal soluyan gönüllülerde bile gaz dağılımında yerel değişiklikler bulunur. Aynı faktörler pozitif basınçlı ventilasyonda da akımı etkiler ancak bu sefer güçler farklıdır. Trakeal tüp boyunca, belirli bir zaman aralığında uygulanan tek bir basınç, gazı havayollarına doğru iten bir dalga oluşturur. Hava yollarının durumu, özellikle de dirençleri ve alveolar komplians bu basıncın akciğerin değişik bölgelerine olan farklı etkilerini açıklar. Tüm bu faktörler aslında toplu olarak değişik akciğer bölgelerinin ve hatta alveollerin “zaman sabiteleri” (time constant) olarak düşünülebilir. Hasarlı akciğerde, surfaktan olsa da, bölgeler arasındaki zaman sabitelerinin yelpazesi artacaktır (farklılıklar fazla). Pozitif basınç düşük komplianslı bölgelere kıyasla yüksek komplianslı bölgeleri havalandırmayı tercih edecektir. Buna karşın kapanmış alveoller açılmak için daha yüksek basınca ihtiyaç duyacak bu nedenle pozitif basınçlı ventilasyon yetersiz kalabilecektir. Özellikle göğüs cerrahisinde çalışmış olanlarımız bilirler, öncesinde hiç bir hasarı olmayan sağlıklı bir akciğer söndüğünde, onu açmak için daha yüksek basınçlara ihtiyaç vardır ve bu açma işlemi hem yavaştır hem de heterojendir.
 Rekruitment (recruitment, kazandırma, açma) potansiyel olarak ventile olmayan alanları açmak ve açık tutmaktır. Rekruitment felsefesinin ana noktası dikkatli bir şekilde açık olan alveol sayısını arttırmak ve böylece gaz değişimi sağlanan alveol yüzey alanını genişletmektir. İnanılan bunun oksijenasyonu iyileştireceğidir. Pek çok alveolar rekruitment manevrası ileri sürülmüştür, ancak bu tekniklerin her birinde ana sorun alveoller ve akciğer bölgelerinin zaman sabitelerinin çeşitliliği nedeniyle tek bir basınç veya dalganın tüm akciğer bölgeleri için uygun olmamasıdır.
Rekruitment (recruitment, kazandırma, açma) potansiyel olarak ventile olmayan alanları açmak ve açık tutmaktır. Rekruitment felsefesinin ana noktası dikkatli bir şekilde açık olan alveol sayısını arttırmak ve böylece gaz değişimi sağlanan alveol yüzey alanını genişletmektir. İnanılan bunun oksijenasyonu iyileştireceğidir. Pek çok alveolar rekruitment manevrası ileri sürülmüştür, ancak bu tekniklerin her birinde ana sorun alveoller ve akciğer bölgelerinin zaman sabitelerinin çeşitliliği nedeniyle tek bir basınç veya dalganın tüm akciğer bölgeleri için uygun olmamasıdır.
Hem bilgisayarlı tomografi (BT), hem de elektriksel impedans tomografisi (EIT) bizim PPV (pozitif basınçlı ventilasyon) sırasında alveollerde ne olduğunu görmemizi sağlar. EIT kullanılarak çizilen bir basınç-hacim eğrisinde 2 dönüm noktasına (üst ve alt infleksiyon noktaları) rastlarız. Alt infleksiyon noktası rekruitment’i (alveollerin açılmasını) temsil ederken, üst infleksiyon noktası aşırı şişmeyi temsil eder. Yine EIT bize rekruitment ve aşırı distansiyonun hasarlı akciğer içindeki bölgelerde büyük farklılıklar gösterebileceğini kanıtlamıştır. Her 2 akciğerin tüm infleksiyon noktası ne yazık ki, bu bölgelerin tek tek infleksiyon noktalarını temsil etmemektedir.
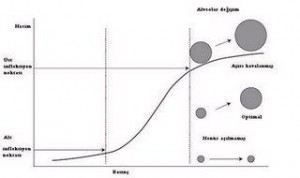 BT’ de rekruitment’i araştırmak için kullanılmıştır. Yine BT ile ARDS’de başlangıçta yüksek basınçla uygulanan açma manevrasını takiben farklı miktarda PEEP uygulaması ile sağlanan rekruitment’in ortalama ancak %13 olduğu ve akciğerlein pek çok bölümünün açılamadığı gösterilmiştir. Bu çalışmalarda yüksek basınçlı PEEP’in alçak basınçlı PEEP’e kıyasla (15’e karşı 3) daha iyi alveol açıklığını sağladığı ve oksijenasyonu iyileştirdiği gözlenmiştir. PEEP ayrıca kapanmayı engellemektedir. Ancak tüm bu teknikler intratorasik basınçta bir artışa neden olmaktadır. Dahası basınç kompliansı düşük bölgelere iyi şekilde dağılırken, kompliansı yüksek bölgelere çok fazla iletilmemektedir. Sonuçta alveol açıklığını sağlamak için kullanılan bu tekniklerde anormal alanlara basınç dağılımı yerine tercihli olarak zaten açık alanlara basınç dağılımı gerçekleşmekte ve bu alanların işlevini bozabilmektedir.
BT’ de rekruitment’i araştırmak için kullanılmıştır. Yine BT ile ARDS’de başlangıçta yüksek basınçla uygulanan açma manevrasını takiben farklı miktarda PEEP uygulaması ile sağlanan rekruitment’in ortalama ancak %13 olduğu ve akciğerlein pek çok bölümünün açılamadığı gösterilmiştir. Bu çalışmalarda yüksek basınçlı PEEP’in alçak basınçlı PEEP’e kıyasla (15’e karşı 3) daha iyi alveol açıklığını sağladığı ve oksijenasyonu iyileştirdiği gözlenmiştir. PEEP ayrıca kapanmayı engellemektedir. Ancak tüm bu teknikler intratorasik basınçta bir artışa neden olmaktadır. Dahası basınç kompliansı düşük bölgelere iyi şekilde dağılırken, kompliansı yüksek bölgelere çok fazla iletilmemektedir. Sonuçta alveol açıklığını sağlamak için kullanılan bu tekniklerde anormal alanlara basınç dağılımı yerine tercihli olarak zaten açık alanlara basınç dağılımı gerçekleşmekte ve bu alanların işlevini bozabilmektedir.
Özet olarak, tek bir basınç dalgası ile şişirilen akciğerde, değişken bölgesel komplians nedeniyle gaz dağılımı önceden tahmin edilemez. Bazen normal alveoller aşırı derecede gerilecek, bazı bölgelerdeyse (özellikle tamamen kapanmış veya konsolide akciğer alanlarında daha az olmak koşuluyla) sınırlı açılma gözlenecektir. Yüksek inspiratuar basınçlar ve yüksek PEEP, akciğeri tüm solunum döngüsü boyunca yüksek pozitif basınçla karşı karşıya bırakacaktır. Rekruitment kısa dönemde özellikle nispeten normal akciğerde sorun yaratmayacaktır ancak uzun dönemde hasarlı akciğerde, iyileşen oksijenasyon parametrelerine rağmen sorun meydana getirebilir.
Ventilasyon basınçları ve gerdirme (stretch, uzama):
ARDSnet çalışması bize daha düşük tepe basınçlarıyla (peak pressure) ventilasyonun mortalitede düşüşle beraber olduğunu, aynı zamanda özellikle ilk inflasyon anındaki kayma kuvvetlerininde (shear forces) hasara neden olabileceğini gösterdi.
Alveollerin döngüsel açılıp kapanmaları esnasındaki stres ve kayma kuvvetleri kadar alveololerin aşırı gerilmesi de artmış sitokin yapımına ve lökosit birikimine neden olmaktadır. Tekrarlayan aynı tip ventilasyon, değişken ventilasyona (hem hacmin hem de sürenin değişkenlik gösterdiği) kıyasla daha fazla hasara neden olmaktadır. Hatta akciğerden kaynaklanan inflamatuar etkiler başka organlara da zarar verebilmektedir. Rekruitment manevralarında aslında tepe basıncını düşürmek kadar, uygulanan yüksek PEEP ile alveolar açıklığı sağlamak ve bu şekilde kaydırma kuvvetlerini azaltmak hedeflenmektedir. Ancak sonuçta tüm ventilasyon döngüsü boyunca (hem inspiryum, hemde ekspiryumda yüksek basınçlardan kaçınılamaz).
Ventilasyon ve surfaktan:
Surfaktan yüzey gerilimini ve dolayısıyla Laplace kanununu değiştirir. Surfaktan molekül yoğunluğu arttıkça, yüzey gerilimi azalır ve bu da küçük alveollerin açık kalmasını ve inspiryum sırasında şişmesinin sağlanmasını mümkün kılar. Daha büyük alveollerde ise özellikle şişme esnasında (yüzey alanındaki artış nedeniyle) surfaktan yoğunluğu azalır ve böylece surfaktanın yüzey gerilimi üzerine etkisi azalır; bunun sonucunda da yüzey gerilimi artar. Bu özellikle düşük basınçlarda gerçekleşen spontan solunum için önemlidir çünkü böylelikle tüm akciğere gaz dağılımı etkin hale gelir. PPV ile, hava akciğere bir basınçla dolar ve oluşan basınç surfaktan tabakalarında da bir dalga karakteri göstererek bu dağılımın eşitliğini bozar. Bu surfaktan teknolojisinde bilinmektedir ancak akciğerdeki surfaktan dalga davranışı üzerine pek veri bulunmamaktadır. Spontan solunum ve PPV sırasındaki surfaktan etkinlik farkının temel nedeni surfaktan dağılımının etkilenmesi olabilir. Surfaktan dağılımı tüm akciğerde hem basınçlarda hem de akımda meydana gelen büyük değişimler nedeniyle eş olmayabilir. Pozitif basınçlı ventilasyon ayrıca surfaktan yapımını ve fonksiyonunu da değiştirebilir. Hasarlı akciğerde Tip II pnömositler hem sayıca azalmıştır, hem de surfaktan yapımı azalmıştır. Yine surfaktanın fonksiyonu da hasarlı akciğerde yüzeyde ortaya çıkan kolesterol ve protein karışımı nedeniyle azalabilir. Bu protein ve surfaktanla karışan diğer proteinlerin salınmasına neden olan inflamasyon, surfaktanı doğrudan etkileyen mediyatör salınımı, surfaktanın sıvı ile seyreltilmesine neden olan membran geçirgenlik artışı, yüzey aktif bileşiklerin adsorbsiyonu ile onların ortadan kalmasına neden olan polimerize fibrin ile daha da şiddetlenir. Pseudomonas pnömonileri gibi infeksiyonların da surfaktan fonksiyonunu azalttıkları bilinmektedir. Bunun dışında lavaj gibi tıbbi müdahalelerde surfaktanı etkin şekilde ortadan kaldırarak bölgesel ve genel akciğer kompliansını bozmaktadır. Surfaktanın fonksiyonunun bozulması kompliansı değiştirip, heterojen akciğer havalanmasını arttırır, bu da daha fazla zarara yol açabilecek ventilasyon şekillerinin kullanılmasına neden olur. Surfaktanın aynı zamanda akciğerin savunma mekanizmasında önemli bir rolü vardır. Akciğerler 50 metrekareden fazla bir yüzey alanı sağlayarak işgal için uygun bir bölge teşkil ederler. Surfaktan sadece inflamatuar cevabı etkilemekle kalmaz, aynı zamanda mukozal immünite için önemlidir (en azından bilinen 2 surfaktan kollektin adı verilen ve bakteri, virüs ve mantar partiküllerine bağlanarak onların fagositozunu kolaylaştıran maddeler olarak görev yaparlar).
Sonuç olarak hem PPV, hem de akciğer hasarı surfaktan yapımını ve etkinliğini azaltır. Yüzey gerilimindeki değişiklikler ve savunma sisteminin zayıflaması akciğer hasarını ve infeksiyon riskini daha da arttırır. Hastalık ve destek tedavisi bir zaman sonra sinerjistik bir şekilde istenmeyen etkiler meyadana getirir ve PPV’un hem daha zor hem de daha fazla hasara neden olmasıyla sonlanan bir kısır döngü oluşabilir.